
近日,一则《强生宣布HIV疫苗临床试验结果:志愿者100%产生抗体》的消息被频频转发,引起人们的广泛关注。“艾滋病疫苗真的要来了”、“HIV灭绝了,下一个是什么”、“今年的诺奖有着落了?”……
很快,专业人士便纷纷发声:
这是误读!
艾滋病至今已夺走了3500多万人的生命,截止去年底仍有3670万感染者,每年新增的感染病例仍数以百万计。成功的艾滋病疫苗是遏制艾滋病疫情上升、减少新发感染人数、降低艾滋病的发病率和死亡率最有效的医学干预手段之一。
自从1983年科学家们
发现艾滋病的致病因子,
30多年过去了,
至今未有有效的疫苗问世。
艾滋病疫苗研发有多难?
一个有效的疫苗离我们有多远?
广州日报全媒体记者走近
中科院广州艾滋病疫苗研发团队,
请一线研发专家为你解读
↓↓↓
艾滋病疫苗离我们还有多远?
迄今只有4个疫苗接受人体有效性测试
疫苗100%产生抗体并不等于就能有效抗击病毒。
长年从事艾滋病疫苗研究的中国科学院广州生物医药与健康研究院创始院长、特聘研究员陈凌教授坦言,强生公司的艾滋病疫苗I/IIa临床试验结果确实令人鼓舞,但还没有证据能证明参与试验的志愿者在受病毒攻击时能得到有效的保护。
据他介绍,发现致病因子后30多年来,国内外成千上万的科学家一直在不懈地探索如何研发出安全有效的艾滋病疫苗,并已进行了约200种艾滋病疫苗的临床试验,但绝大多数以失败告终,能进入大规模人体试验(IIb或III期)的只有少数几个。迄今为止,全世界只有四个HIV疫苗概念接受了人体有效性的测试,强生的艾滋病疫苗如果顺利通过IIb,即将成为第五个。
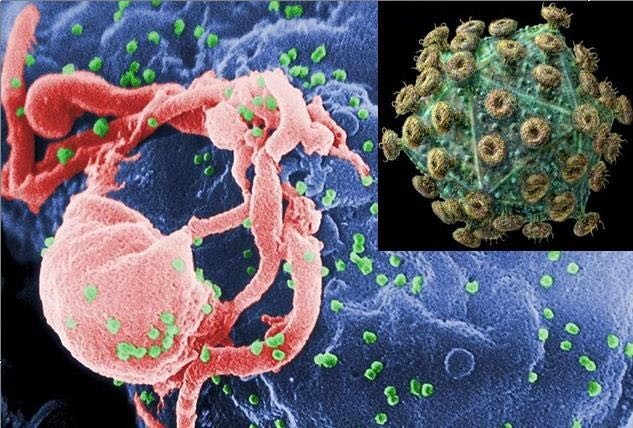
▲扫描式电子显微镜视野下可见,HIV-1病毒(绿色)正从培养出来的淋巴球出芽,准备进一步散布开来。小图为一个HIV-1病毒颗粒的模式。
那么,艾滋病疫苗离我们究竟还有多远呢?
这得从研发周期说起——
进入I期:一般来说,疫苗在完成动物试验——临床前试验之后,进入I期人体临床实验,只控制在几十人范围内,主要观察疫苗进入人体后是否安全、有无明显的副作用,需要半年到1年时间;
进入II期:临床实验对象扩大到上百甚至几百人,主要观察是否产生抗体,并研究和评估不同剂量、针次、间隔时间的差异,一般需要一两年甚至更长时间;
进入III期:临床对象需要大样本,往往增至上千、几千人,进一步观察疫苗的安全性和有效性,这个过程更长,至少需要数年时间。
做完III期临床试验证明疫苗安全有效,接下来才能申请生产上市。
“从目前来看,包括强生在内的绝大多数研究团队尚未跨越临床二期试验。”陈凌强调,评价一个疫苗是否真正有效以及是否具有临床使用价值,必须通过大规模的临床试验(IIb或III期)才能得出最终数据,如果III期试验效果理想,还要经过严格的评估才能上市。也就是说,距离真正可上市并广泛投入临床使用的艾滋病疫苗,现在还“路漫漫兮”。
我国目前的科研水平如何?
广州研究团队完成临床前研究
我国有两个疫苗进入二期临床
在艾滋病疫苗研究领域,我国目前的科研水平如何?
据陈凌介绍,通过近十年的发展,我国的艾滋病疫苗已经取得了一系列的成果,也建立了一批有影响力的研究团队,目前有两个艾滋病疫苗策略,由中国CDC邵一鸣教授团队和吉林大学孔维团队牵头的疫苗已分别开展到临床二期试验。
广州研究团队完成临床前研究
2003年底,陈凌回国筹建中国科学院广州生物医药与健康研究院任创始院长,并于2004年着手在广州组建团队继续艾滋病疫苗研究。

▲ 广州艾滋病疫苗研究专家进行试验。
结合我国的艾滋病流行趋势已开始从高危人群向普通人群扩散,而扩散主要是通过粘膜途径感染(性接触)的现状,在广州,陈凌领导的研发团队与清华大学、香港大学、吉林大学等在艾滋病疫苗研发领域的多个优势单位在“十二五”期间合作了一个创新型艾滋病粘膜疫苗的研发,阻断艾滋病通过性传播的渠道是他们的“终极目标”。
“我们的创新型粘膜疫苗使用了腺病毒和痘病毒的组合作为载体,与强生的疫苗有着共通之处。”孙彩军透露。
我们已完成了该疫苗策略的临床前研究,与现有腺病毒和天坛株痘病毒组合搭配的蛋白抗原疫苗也已准备就绪,正在申请国家的支持,开展相关临床研究。
孙彩军
目前,这个免疫策略达到了国际先进水平,研发团队对它“充满了理性的期待”。
涨姿势
这得从它的工作原理说起——当人们为了预防某种疾病而接种相应的有效疫苗,等于是将安全剂量的致病毒经灭活或弱化后送进体内。这种做法就像跟人体耍了个“小花招”,让人体误以为它受到某种病毒的攻击,于是产生免疫应答——调动免疫系统识别它,接着启动免疫保护——产生抗体将它消灭。这个过程好比一场“军事演习”,以后再遇到真正的“敌人”——入侵的病毒,免疫系统就会凭着已有记忆和“克敌”经验将它消灭。
这个家伙狡猾善变 繁殖变异速度惊人
疫苗的起效原理很清楚,HIV是艾滋病致病因子的结论也很明确,但30多年过去了,有效的疫苗研发为何仍难有突破?
“因为艾滋病毒有高度的变异性,是个狡猾善变的家伙。”孙彩军解释说,至今人们仍没法阐明艾滋病毒或疫苗产生的免疫应答与免疫保护间的关系。
当一个艾滋病毒感染了人体细胞后,在体内大量复制,其繁殖速度惊人,每天可生产出数以10亿计的新病毒;在复制的同时还会迅速变异出“毒二代”、“毒三代”……“毒N代”,让免疫系统应接不暇——刚刚识别并产生抗体准备消灭“毒一代”时,“毒二代”又“杀到”了;还没来得及对付完“毒二代”,“毒三代”、“毒四代”又产生了……
所谓“道高一尺,魔高一丈”,一个有效的艾滋疫苗必须能诱导免疫系统识别并防御得了这些千变万化的艾滋病毒的攻击,这种难度可想而知。所以,研发有效的艾滋病疫苗,至今仍是人类所面临的重大科学挑战。
“艾滋病疫苗的研发可谓是一波三折。”孙彩军说,“回顾艾滋病疫苗的研发历史,可以说,寻找有效的疫苗犹如大海捞针。”从最初单纯诱导抗体反应的简单思路,到后来另辟蹊径的诱发细胞免疫应答,再到近些年兴起的所谓诱发均衡的整体免疫应答以“对付”高度变异的“毒N代”,国内外科学家们把各种先进的技术用到艾滋病疫苗的研究上。
在屈指可数的大规模人体临床试验中,有两个具有里程碑意义的临床试验:
一个就是陈凌1997-2001年在美国默克实验室(Merck Research Laboratory)担任资深研究员时发明的基于腺病毒载体艾滋病疫苗Ad5。这个疫苗在I/IIa期临床试验都取得了很好的免疫应答,当年在艾滋病研究领域也反响巨大,甚至被誉为抗艾疫苗中的“希望之星”。但在2004年开始进入到几千人的IIb/III期临床试验后,还是发现没有保护效果。2007年,Ad5疫苗宣告失败,给学界带来沉重打击,《科学》杂志甚至用“艾滋病疫苗遭到了一次毁灭性的打击”来形容。
但科学家们并没放弃努力。另一个重大的突破发生在2009年,美国和泰国研究人员共同宣布,双方合作开发的一种“联合疫苗”——RV114在临床试验中发现可将人体感染艾滋病病毒的风险降低31.2%,这是人类首次获得具有部分保护效果的艾滋病疫苗。尽管保护效果微弱,只具实验室意义,作为疫苗它依旧是失败的,但它让科学家们重新看到了希望。
强生公司近期公布的新型艾滋病疫苗的原理是设计了马赛克(mosaic)抗原,这又是一种什么原理?
“其实mosaic抗原的概念10年前就有了,国内有人翻译成马赛克抗原但容易产生模糊的误会,我们认为翻译成‘拼花抗原或拼接抗原’更恰当。就是把许多人类已知的艾滋病毒序列优化拼接到一起,合成一个试图覆盖尽可能多的艾滋病毒突变种的新蛋白质,然后将它重组到腺病毒和痘病毒载体上送入体内,期望它能产生广谱、有效的免疫应答。”陈凌说, 由于艾滋病病毒高度变异,目前大多数科学家认为有效的艾滋病疫苗应能诱发出广谱的免疫应答并产生保护,这种“拼花抗原”的设计就是其中一种解决策略。而强生公司近期报道的该疫苗人体试验数据也符合预期,是一个值得深入研究的艾滋病疫苗发展方向。
来源:广州日报
文/广州日报全媒体记者翁淑贤
图/广州生物医药与健康研究院艾滋病疫苗研发团队提供
编辑:广州日报全媒体
【本文来自微信公众号“广州日报”】
